Quan els professionals discrepen
En aquesta subsecció:
Introducció
Hi ha una incertesa considerable sobre fins a quin punt funcionen els tractaments per a diverses malalties i afeccions, o sobre quin tractament és millor per a cada pacient. Això no impedeix que alguns metges tinguin opinions molt fermes sobre determinats tractaments, encara que aquestes opinions puguin diferir d’un metge a un altre. Com a conseqüència, es pot arribar a una variació considerable en els tractaments prescrits per a una afecció determinada.
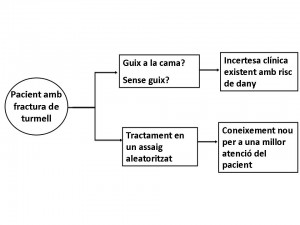
Als anys noranta, mentre l’Iain Chalmers, un dels autors d’aquest llibre, estava de vacances als Estats Units, es va fracturar un turmell i va ser atès per un traumatòleg. Li va col·locar una fèrula provisional i li va dir que el pas següent, un cop la inflor hagués minvat, seria col·locar una escaiola a la cama durant sis setmanes. En tornar a casa un parell de dies després, l’Iain va anar al centre assistencial més proper, on un traumatòleg britànic va rebutjar la recomanació anterior sense vacil·lar, tot comentant que enguixar la cama seria completament inadequat. Tenint en compte aquesta incertesa professional tan òbvia, l’Iain va preguntar si podria participar en un assaig controlat per determinar quin tractament era millor. El metge britànic va respondre que els assajos controlats eren per a les persones que no estan segures de tenir la raó, i que ell sí que n’estava segur.
Com hi pot haver tanta diferència en les opinions professionals, i què pot fer un pacient al respecte? Cadascun dels metges estava segur, per separat, sobre el procediment correcte. No obstant això, l’àmplia divergència en els seus criteris va posar de manifest la incertesa prevalent entre el conjunt dels professionals sobre la millor manera de tractar una fractura comuna. Hi havia proves convincents sobre quin dels tractaments era millor? En aquest cas, les coneixia algun dels cirurgians, o tots dos les desconeixien? O en realitat ningú sabia quin
tractament era millor? (vegeu la figura).
Potser els dos cirurgians discrepaven pel que fa al valor que cada un li donava a determinats resultats del tractament: el cirurgià nord-americà potser s’havia preocupat més per alleujar el dolor, i d’allí la recomanació del guix, mentre que el seu col·lega britànic potser estava més preocupat per la possible atròfia muscular que ocorre quan s’immobilitza així una extremitat. En aquest cas, per què cap d’ells li va preguntar a l’Iain quin resultat li importava més a ell, que era el pacient? Dues dècades més tard, encara persisteix la incertesa sobre com tractar aquest problema tan freqüent.[12]
Afrontar les incerteses: una qüestió de vida o mort
Llegiu la cita de:
Chalmers I. Addressing uncertainties about the effects of treatments offered to NHS patients: whose responsibility? Journal of the Royal Society of Medicine 2007;100:440.
En aquest cas sorgeixen diversos temes diferents. Primer, hi havia evidència científica fiable que comparés els dos enfocaments terapèutics tan diferents que li estaven recomanant? Si n’hi havia, l’evidència demostrava els efectes esperats pel que fa als diferents resultats (menys dolor o menys atròfia muscular, per exemple) que podrien importar a l’Iain o altres pacients, els quals potser tindrien diferents preferències al respecte? I si no hi havia evidència científica que oferís la informació necessària?
Alguns metges són clars respecte el que s’ha de fer quan no existeix evidència científica fiable sobre els efectes de tractaments alternatius i estan preparats per parlar sobre aquesta incertesa amb els pacients. Per exemple, un metge especialitzat en l’atenció de persones amb accident cerebrovascular va comentar que, tot i que hi ha proves de les investigacions que mostren que als seus pacients els aniria millor si fossin atesos en una unitat d’ictus, encara hi ha incertesa per a molts tipus de pacients sobre si han de rebre medicaments per desintegrar els coàguls (vegeu també el capítol 11).
Abordar la incertesa és un deure professional
Llegiu la cita de:
De: Medical Research Council response to Royal College of Physicians consultation on medical professionalism. 2005.
En analitzar les opcions de tractament amb els seus pacients, explicava que aquests medicaments solen ser més beneficiosos que perjudicials, però que, de fet, en algunes persones poden ser més perjudicials que beneficiosos. Després va continuar explicant que, en aquestes circumstàncies, creia que només podia recomanar aquest tractament en el context d’una comparació rigorosa, que ajudaria a reduir la incertesa.[13] Aquestes incerteses sobre els medicaments anticoagulants persisteixen.[14]